Weisheitszähne und Zysten
Weisheitszähne :
Retinierte WHZ, Impaktierte WHZ, Dentitio difficilis ( erschwerte Dentition, erschwerter Zahndurchbruch )
Der Weisheitszahn ist von der Mitte aus gezählt der achte Zahn im menschlichen Gebiss. Normalerweise hat ein Mensch vier Weisheitszähne, in jedem Gebissquadranten einen.
Sie brechen meist erst im Erwachsenenalter, teilweise gar nicht durch.
die Anzahl der Wurzeln ist unterschiedlich. Sie können miteinander verwachsen oder hakenförmig gebogen sein, so dass eine notwendige Extraktion der Zähne erschwert ist. In seltenen Fällen wachsen hinter den Weisheitszähnen noch überzählige Weisheitszähne, so genannte Distomolaren, auch Neuner genannt.
Das Missverhältnis zwischen Kiefergröße und Zahnanzahl führt am Kieferwinkel, dem Übergang vom horizontalen zum aufsteigenden Ast des Unterkiefers dazu, dass sie häufig keinen ausreichenden Platz mehr finden und vollständig retiniert bleiben oder nur unvollständig durchbrechen (Teilretention). Vollständig retinierte Zähne bleiben normalerweise symptomlos, teilretinierte führen hingegen oft zu Entzündungen (siehe: Dentitio diffiziles), die sich zu Abszessen entwickeln können. Ursache für eine solche Entzündung ist die Bildung einer kapuzenförmigen Zahnfleischtasche, die nur schwer oder gar nicht gereinigt werden kann. Bakterien können sich in dieser Tasche mit Hilfe von sich zersetzenden Speiseresten schnell vermehren.
Deshalb müssen Weisheitszähne sehr oft entfernt werden.
WEISHEITSZAHNENTFERNUNG
Erreicht ein Zahn nach abgeschlossenem Wurzelwachstum die Kauebene nicht, liegt eine sogenannte Retention vor. Unter den möglichen Ursachen für eine Zahnretention kommt dem Platzmangel die größte Bedeutung zu. Betroffen sind in erster Linie die zuletzt durchbrechenden Weisheitszähne, prinzipiell können aber auch andere Zähne betroffen sein.
Aus folgenden Gründen sollte ein verlagerter Zahn entfernt werden:
Entzündungen der Schleimhaut und des Knochens in der Umgebung des retirierten Zahnes:
Im extrem seltenen Fall kann die Entzündung in eine Phlegmone übergehen, die lebensbedrohlich werden kann.
Gefahr von Zystenbildungen ausgehend vom verlagerten Zahn.
Schädigung benachbarter Zähne durch Karies, Wurzelresorption.
Verschiebung der Zahnreihen : Um eine Zahnspange bzw. das spätere Ergebnis einer Zahnregulierung nicht zu gefährden.
Platzmangel trotz kieferorthopädischer Maßnahmen wie Zahnregulierungen.
Druckstellen bei einer Prothese.
Brechen die Weisheitszähne nur in einem Kiefer durch, fehlt ihnen der Antagonist(„Gegenspieler“). In der Folge elongieren sie über die Kauebene, bis sie schließlich auf den Gegenkiefer stoßen. Weisheitszähne können zu „Gleithindernissen“ werden, die zu Zahnschäden, nächtlichem Zähneknirschen (Bruxismus) und Kiefergelenksbeschwerden führen können.
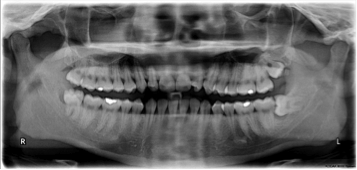
Beschreibung eines Panoramaröntgens (OPTG/Orthpantomogramm ) :
Die oberen Weisheitszähne sind in distaler Richtung verlagert. Der untere linke Weisheitszahn (im Bild: rechts) ist horizontal verlagert.
Die oberen Weisheitszähne sind in distaler Richtung verlagert. Der untere linke Weisheitszahn (im Bild: rechts) ist horizontal verlagert.
Operative Zahnentfernung:
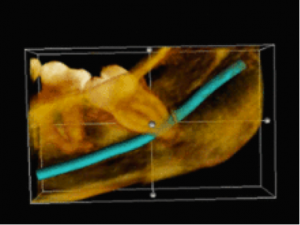
3D-CT-Aufnahme eines retinierten Weisheitszahns unmittelbar neben dem Nervus alveolaris inferior :
Die Osteotomie ( = operative Entfernung) eines Weisheitszahnes erfolgt in der Regel unter örtlicher Betäubung durch einen Kieferchirurgen. Bei sehr ängstlichen Patienten kann auf deren Wunsch eine Sedo- Analgesie = Dämmerschlafnarkose durchgeführt werden.
Ist eine besonders schwierige Zahnentfernung zu erwarten oder kann durch eine Leitungs- oder Infiltrationsanästhesie ein schmerzloser Eingriff nicht gewährleistet werden, kann auch eine Vollnarkose in Betracht gezogen werden.
In Fällen, in denen alle vier Weisheitszähne in einer Sitzung entfernt werden sollen, wird eine Vollnarkose erwogen.
Eine operative Entfernung erfolgt durch eine Schnittführung auf dem Kieferkamm, gegebenenfalls mit einem sogenannten Entlastungsschnitt nach bukkal. Nachdem der Knochen beziehungsweise der Zahn ganz oder teilweise durch ein Wegklappen des Zahnfleisches freigelegt worden ist, wird erforderlichenfalls der den Zahn bedeckende Knochen mittels einer Knochenfräse (Lindemannfräse) unter Kühlung mit einer physiologischen Kochsalzlösung weggefräst. Die Öffnung muss so groß sein, dass der Zahn hindurch passt.
Wenn der Zahn sehr fest im Kiefer verankert ist, der Zahn im Kiefer verlagert ist oder die Extraktionsöffnung zu klein ist, kann es erforderlich sein, den Zahn vor seiner Entfernung im Kiefer durchzutrennen.
Wird der Weisheitszahn als Zahnkeim schon vor seinem Durchbruch operativ entfernt, so spricht man von einer Germektomie. Die entstandene Wunde wird durch chirurgische Nähte verschlossen.
Mögliche Komplikationen :
Schmerzen, Ödem (Schwellung), Hämatom (Bluterguss) , Schwierigkeiten bei der Mundöffnung bis hin zur Kieferklemme, Schluckbeschwerden, Alveolitis sicca (trockene Alveole engl. Dry Socket ) : Klinisches Bild einer Wundinfektion des Kieferknochens, einer sog. Periostitis = Entzündung der Beinhaut, des sog. Periostes, nach einer Zahnentfernung infolge des Zerfalls des Blutkoagulums. Nachblutung,
Seltener treten die folgenden Komplikationen auf:
Nebenwirkungen des Anästhetikums, Irritation (Reizung) oder Durchtrennung des nervus alveolaris inferior : daraus resultierend eine Sensibilitätseinschränkung im Bereich der Unterlippe.
Irritation oder Durchtrennung des nervös lingualis ( Taubheitsgefühl im Bereich der Zunge )
Fraktur (Bruch) des Unterkiefers
Im Oberkiefer : Eröffnung der Kieferhöhle
Eine Zahnwurzel (oder ein Teilstück) gelangt in die Kieferhöhle
Verhalten nach der Operation
Erforderlichenfalls kann ein Schmerzmedikament verordnet werden. Das Schmerzmittel soll keine Acetylsalicylsäure (etwa Aspirin) enthalten, da diese die Blutgerinnung negativ beeinflusst. Patienten mit gerinnungshemmender Behandlung (z.B. : Marcumar) müssen unter Umständen vorübergehend auf Heparinpräparate ( Lovenox ) umgestellt werden. Die Wunde schließt sich normalerweise im Laufe der ersten Wochen nach der Behandlung. Bei besonders komplizierten Eingriffen oder bei einer vorangegangenen Infektion kann von dem behandelnden Arzt ein Antibiotikum verschrieben werden.
In der ersten Zeit nach der Operation ist das richtige Verhalten für eine gute Wundheilung und die Minderung der unvermeidbaren OP-Folgeerscheinungen wichtig:n den ersten 24 Stunden sollte die Wunde im zwanzigminütigem Wechsel gekühlt werden. Dies bewirkt eine geringere Schwellung. Hierzu können Kühlpackungen verwendet werden.
Spülen behindert den natürlichen Wundheilungsprozess.
Nach der Extraktion/Operation sollte auf Koffein (Kaffee, Schwarztee, Energydrinks) verzichtet werden, da durch die Steigerung des Blutdrucks Nachblutungen verursacht werden können. Auf Alkohol sollte wegen seiner gerinnungshemmenden Wirkung ebenfalls verzichtet werden. Tabakrauch erhöht die Gefahr von Wundheilungsstörungen.
Am Operationstag empfiehlt es sich, zunächst nur Suppen und breiförmige Speisen zu konsumieren.
Die Zahnpflege sollte möglichst wie gewohnt fortgeführt werden. In den ersten Tagen können die Zähne im Wundbereich ausgespart werden. Sie sollten aber baldmöglichst mit einer weichen Bürste gereinigt werden.
Alternativ kann eine chlorhexidinhaltige Mundspüllösung verwendet werden. Mundspülungen mit mindestens 0,1 % Chlorhexidingehalt wirken antiseptisch und vermindern die Keimzahl in der Mundhöhle. Daher können diese Mundspülungen kurzzeitig das Zähneputzen ersetzen und auch die Behandlung von lokalen Entzündungen in der Mundhöhle unterstützen.
Sportlichen Aktivitäten und körperliche Anstrengungen sind zu vermeiden, da der steigende BlutdruckNachblutungen hervorrufen kann. Außerdem behindert starke Anstrengung den Körper bei der Regeneration und verzögert die Wundheilung.
Auf übermäßige Wärmebelastung, wie Sonnenbäder, Solarium und Saunaaufenthalte, sollte verzichtet werden.
Zysten :
Odontogene Zysten sind Zysten im Kieferbereich, deren Herkunft beziehungsweise Entstehung auf Zähne oder Zahnbildungsorgane zurückgeht.
Die Entstehung odontogener Zysten setzt Epithel in der Tiefe des Gewebes voraus und benötigt einen proliferationsfördernden Reiz. Sie sind von einer selbstständigen Wand umgeben, die aus Bindegewebe besteht und mit Epistel ausgekleidet ist. Sie enthalten einen flüssigen oder breiigen Inhalt. Sie wachsen rein expansiv (verdrängend), sind gutartige Gebilde und normalerweise schmerzlos, solange sie nicht infiziert sind. Sie wachsen langsam, die Schleimhaut über der Zyste bleibt verschieblich.
Diagnose
Bei größeren Zysten kann es zu Auftreibungen im Mundvorhof oder gar äußerlich im Kieferwinkelbereich kommen. Auf Druck kann man eventuell ein pergamentartiges Knistern wahrnehmen, wenn die oft dünne äußere Knochenlamelle zerbricht. Wegen ihrer Schmerzlosigkeit sind odontogene Zysten oft „Nebenbefunde“ bei Röntgenaufnahmen Zysten können auf Grund ihrer Verdrängung während ihres Wachstums Zähne verschieben oder kippen lassen. Es kann auch zu Wurzelresorptionen kommen, die wiederum zur Zahnlockerung (bis hin zum Zahnverlust) führen können.
Odontogene Zysten werden unterteilt in :
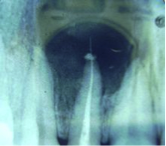
A) Radikuläre Zysten :
Röntgenaufnahme einer großen radikulären Zyste an einem devitalen, wurzelgefüllten und überstopften (überfüllten) oberen Frontzahn
Eine radikuläre Zyste entsteht in der Umgebung der Wurzelspitze eines devitalen Zahnes.
Infiziert sich der Zysteninhalt mit Eitererregern so kann es zu einem Abszess kommen.
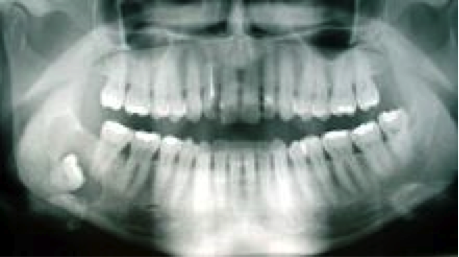
B) Follikuläre Zysten :
Panoramaröntgenschichtaufnahme: Ausgedehnte follikuläre Zyste am rechten unteren retirierten Wrisheitszahn (im Bild links unten)
Eine follikuläre Zyste entsteht durch eine Ausweitung des Zahnsäckchens im Kronenbereich eines retirierten (am Durchbruch gehinderten) Zahnes, sehr häufig an unteren Weisheitszähnen oberen
C) Parodontale Zysten ( Parodont = Zahnhalteapparat )
Eine parodontale Zyste steht in keinem Zusammenhang mit devitalen Zähnen oder Zahnfollikeln. Sie hat ihre Ursache in perikoronaren (um die Zahnkrone herum) Taschenentzündungen und entwickelt sich somit neben dem Zahn, normalerweise etwa in Höhe des Zahnhalses .
D) Gingivale Zysten ( Gingiva = Zahnfleisch )
Eine gingivale Zyste ist selten und tritt als bläulich-transparentes festes Knötchen bevorzugt im Bereich der unteren Eckzähne und Prämolaren auf. Ursache sind wahrscheinlich Reste des Zahnschmelz bildenden Epithels. Insofern stehen gingivale Zysten den primordialen Zysten nahe, sind aber anders lokalisiert[2].
E) Dentitionszysten
Eine Dentitionszyste (auch: Eruptionszyste) bildet sich (meist bei Milchzähnen) über einem noch nicht durchgebrochenen Zahn. Da der wachsende Zahn die Eruptionszyste meist selbst durchbricht, ist eine Abtragung der Gingiva meist nicht nötig. Eine Therapie mit Abtragung der Gingiva ist nur bei Entzündung, Infektion oder Schmerzen notwendig.
F) Residualzysten
Eine Residualzyste ist eine Zyste, die nach der Extraktion eines mit einer radikulären Zyste (siehe oben) behafteten Zahnes zurückgeblieben ist und weiterwächst.
Therapie
Ziel der Therapie ist, den Druck aus dem Hohlraum herauszunehmen (um ein weiteres Wachstum zu verhindern) und den Zystenbalg mitsamt Bindegewebe und Epithel zu entfernen oder die Zystenhöhle zumindest so weit freizulegen, dass sich das Zystenepithel in Mundschleimhaut umwandeln kann. Je nach Lokalisation der Zyste kann diese auch als „Nebenbucht“ einer anderen Höhle (z. B. der Mund-oder Kieferhöhle) zugeordnet werden.
a) Zystektomie
Bei der Zystektomie (auch „Operation nach Partsch II“ genannt) wird die Zyste nach einem entsprechenden Schleimhautschnitt (Bogenschnitt nach Partsch) eröffnet, der Knochen gefenstert und der Zystenbalg samt Zystenepithel aus dem Knochen „herausgeschält“. Um eine primäre Wundheilung zu erreichen, wird die Wunde vernäht, so dass der Hohlraum vollbluten kann. In das entstehende Koagulum wachsen im Rahmen der Wundheilung Kapillaren ein und es organisiert sich zu Granulationsgewebe. Nach der Entfernung größerer Zysten, also auch mit größeren Knochendefekten, kann diese primäre Wundheilung gestört sein. Da ein großes Koagulum stärker kontrahiert , hat es keinen Kontakt mehr zu den Knochenwänden und es können keine Kapillaren einwachsen. Stattdessen zerfällt das Koagulum − eitrig (putride)/nekrotisch.
Um die Gefahr dieser Komplikation zu vermeiden, kann bei großen Zysten versucht werden, das Koagulum zu stabilisieren und seine Kontraktion zu reduzieren (Eigenblutentnahme vor dem operativen Eingriff, Vermischung dieses Blutes mit Antibiotika; oder Auffüllen des Knochendefektes mit einem Granulat aus Knochenersatzstoffen).
Handelt es sich um eine Radikuläre Zyste, verbindet man die Zystektomie in der Regel mit einer Wurzelspitzenresektion wobei noch während der Operation eine Wurzelkanalbehandlung durchgeführt werden kann, wenn das nicht bereits vorher geschehen war.
b) Zystostomie
Die Zystostomie steht bei größeren Zysten alternativ zur Verfügung, um die Probleme eines instabilen Blutkoagulums zu vermeiden. Dabei wird der Zystenbalg nicht vollständig entfernt, sondern zu einer Nebenbucht einer natürlichen Körperhöhle (Mund-, Nasen- oder Kieferhöhle). Hierbei wird die Zyste großflächig eröffnet, evtl. mit der restlichen Zystenhaut vernäht und zunächst tamponiert. Durch die weite Eröffnung der Zyste wird der Druck aus der Zyste genommen, sie wächst nicht weiter, das Zystenepithel wandelt sich nach und nach in Schleimhautepithel um und der Hohlraum bildet sich oft − wenn auch langsam − zurück, indem der Knochen vom Grund her regeneriert. Eine Zystostomie empfiehlt sich auch anstelle einer Zystektomie, wenn durch diese wichtige anatomische Strukturen in unmittelbarer Nähe der Zyste beschädigt werden können.